Aujourd’hui on parle moins du VIH qu’il y a une vingtaine d’années. Mais même si de nombreux progrès ont été réalisés dans le traitement du VIH, il est important de ne pas baisser la garde contre cette « maladie sexuelle ».
La prévention passe par une connaissance totale sur les dangers du SIDA et surtout sur les moyens de se protéger du VIH. C’est que ce que nous allons vous expliquer en détails aujourd’hui.
Au sommaire
Le VIH en quelques mots
Le VIH, virus de l’immunodéficience humaine, s’attaque au système immunitaire, c’est-à-dire à notre système de défenses contre les microbes. Afin de se multiplier, il va infecter des cellules immunitaires et principalement les lymphocytes T4 ou CD4.
Lorsque ces dernières sont infectées, elles vont fabriquer des copies du virus puis vont s’épuiser et mourir. Le système immunitaire est alors affaibli. Des maladies de plus en plus graves peuvent alors se développer.
Certaines d’entre elles sont nommées « maladies opportunistes ». Lorsqu’une personne a une ou plusieurs maladies, on parle alors de SIDA.
Le terme souvent employé SIDA n’est en fait approprié que lorsqu’un patient développe une maladie opportuniste. Quand une personne a le SIDA, c’est qu’elle est déjà forcément infectée par le VIH. Mais une personne infectée par le VIH ne va pas forcément développer le SIDA.
A l’heure actuelle, les traitement contre le VIH ont 2 objectifs. Celui d’empêcher que l’infection par le VIH n’évolue vers le SIDA et soigner les patients qui ont développé le SIDA. Il faut savoir qu’être séropositif au VIH indique que l’on est porteur du virus mais pas forcément que l’on en est au stade du SIDA .
Quels sont les symptômes du VIH ?
Dans les semaines qui suivent l’entrée du virus dans l’organisme, la majorité des personnes ressentiront des symptômes qui sont semblables à ceux de la grippe (fièvre, céphalées, fatigue, douleurs musculaires…). On appelle cette phase le Primo-Infection. Les symptômes vont ensuite disparaître d’eux-mêmes.
On passe alors à la deuxième phase. Toutes les personnes qui sont infectées par le virus vont fabriquer des anticorps pendant 3 semaines à 6 mois et vont donc devenir séropositives pour le VIH. Le virus peut vivre dans notre organisme pendant plusieurs années avant que la maladie n’évolue vers le SIDA. On parle alors de phase de latence.
C’est lorsque le patient commence à ressentir des symptômes reliés à la progression virale que l’on parle de SIDA. Ces symptômes se traduisent par des pneumonies, des manifestations neurologiques, un envahissement du système digestif par des champignons.
Comment se transmet-il ?
On trouve le VIH dans 4 fluides corporels : le sang, le sperme (et le liquide pré-éjaculatoire), les sécrétions vaginales et le lait maternel.
On peut donc contracter le VIH lorsque ces fluides passent la barrière de la peau ou des muqueuses d’une personne saine. Cela est le cas :
- Lors d’une relation sexuelle anale, vaginale ou orale sans préservatif
- Lors d’un partage d’aiguilles ou de seringues
- Lors d’un partage d’objets sexuels
- Lors de la grossesse, de l’accouchement ou lors de l’allaitement
La question de la transmission du VIH lors d’une fellation est restée très longtemps sans réponses. Mais des études affirment aujourd’hui que faire une fellation à un homme qui est porteur du VIH comporte des risques de transmission du virus en cas de contact entre le sperme et la muqueuse de la bouche de celui ou celle qui la pratique.
Quand doit-on faire un test ?
Vous devez faire un test lorsque vous avez été confronté à une situation dite à risque. Cela peut être un rapport sexuel non protégé ou une exposition au sang. Vous pouvez soit vous rendre aux urgences d’un hôpital soit consulter votre médecin traitant qui évaluera les risques.
Si les risques sont réels, il peut vous être prescrit un traitement post-exposition (TPE) qui va avoir pour rôle de limiter les risques de contamination par le VIH. Le TPE est en fait la combinaison de 3 antiviraux qu’il faut prendre pendant 4 semaines.
Il est important de consulter rapidement car plus le traitement est mis en place rapidement et meilleures sont bien sûr les chances de succès. Un test de détection des anticorps du VIH sera fait le jour de la consultation, un mois après et 3 mois après le contact à risque.
Vous pouvez également faire un test lorsque vous êtes dans une relation stable depuis plusieurs mois et que vous ne souhaitez plus utiliser de préservatifs.
Comment vous protéger du VIH ?
Pour se protéger du VIH, le préservatif est aujourd’hui la meilleure solution. Il agit comme barrière physique contre l’infection. Il empêche ainsi le vagin, le pénis, le rectum mais également la bouche d’être exposés aux liquides corporels susceptibles de contenir le VIH.

Le préservatif est le seul mode de protection vraiment efficace contre les risques de transmission du VIH lors de rapports sexuels. On pense tous au préservatif masculin mais le préservatif féminin est également une barrière efficace contre le virus.
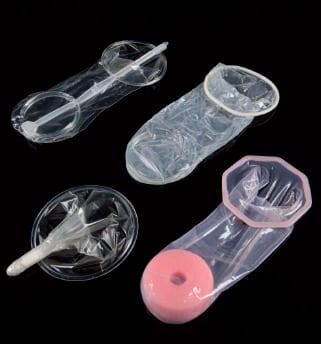
Le préservatif féminin est une sorte de gaine en nitrile ou en polyuréthane qui est munie d’un anneau souple à chaque extrémité. L’anneau intérieur va servir à son insertion et à son maintien et l’anneau extérieur va recouvrir les organes génitaux externes.
Le préservatif féminin se place dans le vagin avant le rapport sexuel ou au moment du rapport. Il est lubrifié et à usage unique. Il faut savoir qu’il est déconseillé d’utiliser un préservatif masculin en même temps qu’un préservatif féminin. Pourquoi ? Tout simplement parce qu’ils risquent de ne pas rester en place et ne vont donc plus avoir leur rôle de protection.
Le VIH se transmet également par le matériel d’injection. Vous ne devez donc pas partager une seringue, une aiguille, un filtre, du coton, une cuillère.
Chaque matériel doit être à usage unique ou ne servir qu’à un seul et unique usager. Sachez que des seringues stériles sont disponibles en pharmacie, dans les centres de planning familial, les centres de santé etc.
La PrEP : une nouvelle stratégie dans la prévention du VIH
La PrEP est une stratégie récente qui consiste à prendre un médicament antirétroviral et qui s’adresse aux personnes qui ne sont pas infectées par le VIH et qui n’utilisent pas systématiquement le préservatif lors de rapports sexuels à risque.
Le traitement utilisé le plus souvent est le Truvada ou son générique le PrEP générique (voir plus bas). Ils agissent en empêchant le virus d’infecter les cellules.
Cette une stratégie dont l’efficacité a été démontrée lors de deux études et notamment par une étude lancée en 2017 par ANRS Prévenir dans la région Ile-de-France.
Si la PrEP ne se substitue pas à l’utilisation du préservatif, elle est une alternative efficace pour les personnes ayant des rapports sexuels à risque.
- PrEP Générique : L’Emtricitabine/Ténofovir disoproxil est un traitement prescrit en cas de prophylaxie pré-exposition (nom commun : PrEP). C’est la version générique du Truvada cité ci-dessous, et le plus vendu actuellement. Consultez notre guide complet sur la PrEP générique ici.
- Truvada : c’est un médicament antiviral qui est proposé en cas de prophylaxie pré-exposition (PrEP). Il contient deux agents actifs (l’emtricitabine et le ténofovir disoproxil) et permet de réduire le risque de transmission du VIH. Consultez notre guide complet sur le Truvada ici.
VIH et grossesse
La prise en charge de la grossesse chez une femme atteinte de l’infection par le VIH doit se faire au sein d’une équipe médicale composée d’un gynécologue obstétricien, d’un pédiatre et d’ un infectiologique.

La prise en charge varie selon l’état de santé de la patiente :
- Lorsque la patiente n’est pas traitée contre le VIH et n’a pas besoin de traitement pour elle-même, la prévention consiste à administrer automatiquement un traitement antirétroviral à la patiente à partir du 3ième trimestre de grossesse et lors de l’accouchement
- Lorsque la patiente n’est pas traitée mais doit commencer un traitement antirétroviral, le praticien optera pour des médicaments les plus compatibles avec la grossesse.
- Lorsque la patiente est traitée, que son traitement est efficace et compatible avec la grossesse, il sera poursuivi jusqu’à l’accouchement
- Si la patiente est traitée mais que les résultats du traitement ne sont pas optimaux, le praticien évaluera les causes de l’échec et adaptera ce traitement
- Si la patiente prend un traitement qui est déconseillé pendant une grossesse, le praticien le remplacera par un traitement compatible.
Conclusion
Les progrès en matière de lutte contre le VIH ont largement progressé depuis les années 1980 mais le préservatif (masculin et féminin) reste la seule solution pour se protéger du VIH. Il est également important d’éviter les situations à risque et de se faire dépister régulièrement.





